- Артериальная гипертензия (АГ) — синдром повышения систолического АД (САД) ≥140 мм рт. ст. и/или диастолического АД (ДАД) ≥90 мм рт. ст
- Гипертоническая болезнь (ГБ) — хронически протекающее заболевание, основным проявлением которого является повышение АД, не связанное с выявлением явных причин, приводящих к развитию вторичных форм АГ (симптоматические АГ)
- Вторичная (симптоматическая) АГ — обусловленная известной причиной, которую можно устранить с помощью соответствующего вмешательства
- Гипертонический криз — cостояние, вызванное значительным повышением АД, ассоциирующееся с острым поражением органов-мишеней, нередко жизнеугрожающим, требующее немедленных квалифицированных действий, направленных на снижение АД, обычно с помощью внутривенной терапии
Видео по теме
Предрасполагающие факторы
- Возраст
- Избыточная масса тела и ожирение
- Наследственная предрасположенность Эпидемиологические исследования показали, что около 30% вариаций АД в различных популяциях обусловлены генетическими факторами
- Избыточное потребление натрия (>5 г/день)
- Злоупотребление алкоголем
- Гиподинамия
Стойкое и длительное повышение АД обусловлено изменением соотношения трех гемодинамических показателей:
- Повышением общего периферического сосудистого сопротивления (ОПСС)
- Увеличением сердечного выброса (минутного объема)
- Увеличением объема циркулирующей крови (ОЦК)
Патогенетические звенья эссенциальной АГ:
- Активация симпатоадреналовой системы (САС)
- Активация ренин-ангиотензин-альдостероновой системы (РААС);
- Нарушение мембранного транспорта катионов (Nа+, Са2+, К+)
- Увеличение реабсорбции натрия в почках
- Дисфункция эндотелия с преобладанием продукции вазоконстрикторных субстанций (тканевого ангиотензина-II, эндотелина) и снижением выработки депрессорных соединений (брадикинина, NО, простациклина и др.)
- Структурные изменения сосудистой стенки артерий мышечного и эластического типа
- Нарушение микроциркуляции
- Нарушение барорецепторного звена системы центральной регуляции уровня АД
Эпидемиология заболевания
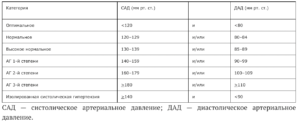
- Распространенность АГ составляет 30–45%
- Среди мужчин в возрасте 25–65 лет распространенность АГ несколько выше, чем среди женщин
АГ классифицируют:
- По степени — определяется АД у нелеченного пациента
- По стадии — определяется наличием сахарного диабета (СД), поражения органов-мишеней (ПОМ) и ассоциированных клинических состояний (АКС)
- По категории риска развития сердечно-сосудистых осложнений, учитывающей АД, сопутствующие факторы риска (ФР), СД, ПОМ, АКС
Классификация АД по степени
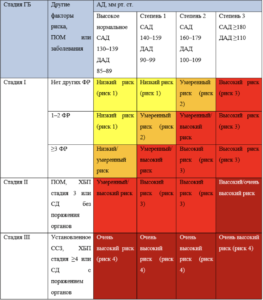
Классификация АД по стадии
- I стадия
- Без ПОМ и АКС
- Возможны факторы риска
- Пол (муж. > жен.)
- Возраст ≥55 лет муж., ≥65 лет жен.
- Курение
- Дислипидемия ОХС >4,9 ммоль/л и/или ХС ЛПНП >3,0 ммоль/л и/или ХС ЛПВП муж.<1,0 ммоль/л (40 мг/дл), жен.<1,2 ммоль/л (46 мг/дл) и/или триглицериды >1,7 ммоль/л
- Мочевая кислота (≥360 мкмоль/л жен., ≥420 мкмоль/л муж.)
- Нарушение гликемии натощак 5,6–6,9 ммоль/л
- Нарушение толерантности к глюкозе
- Избыточная масса тела (ИМТ 25-29,9 кг/м2) или ожирение (ИМТ ≥ 30 кг/м2)
- Семейный анамнез ССЗ в молодом возрасте Развитие АГ в молодом возрасте у родителей или в семье
- Ранняя менопауза
- Малоподвижный образ жизни
- Психологические и социально-экономические факторы
- ЧСС покоя >80
- II стадия
- Бессимптомное ПОМ, связанное с АГ и/или ХБП С3 (СКФ 30–59 мл/мин)
- Артериальная жесткость: у пожилых ПД ≥60 мм рт. ст.; каротидно-феморальная СПВ >10 м/с
- ЭКГ-признаки ГЛЖ
- Альбуминурия 30–300 мг/24 ч или альбумин-креатинин 30–300 мг/г или 3,4-34 мг/ммоль
- ХБП С3 стадии с СКФ >30–59 мл/мин/1,73 м2
- Лодыжечно-плечевой индекс <0,9
- Выраженная ретинопатия
- СД без ПОМ
- Отсутствие АКС
- Бессимптомное ПОМ, связанное с АГ и/или ХБП С3 (СКФ 30–59 мл/мин)
- III стадия
- АКС
- СД с ПОМ
Категории риска СС осложнений
- Низкий (риск 1)
- Умеренный (риск 2)
- Высокий (риск 3)
- Очень высокий (риск 4)
- Чаще всего АД повышается бессимптомно
- Жалобы
- Головные боли
- Одышка
- Боль в груди
- Кровотечение из носа
- Субъективное головокружение
- Отеки
- Расстройство зрения
- Ощущение жара
- Потливость
- Приливы
- При симптоматической гипертонии жалобы обусловлены основным заболеванием:
- Синдром обструктивного апноэ во снеХрап, головная боль по утрам, сонливость в дневное время, нарушение памяти, внимания, неполноценный ночной сон
- Первичный гиперальдостеронизмМышечная слабость, полиурия, полидипсия, запоры
- ФеохромоцитомаПароксизмальная АГ, головная боль, профузная потливость, сердцебиение, лабильное повышение АД, ортостатическая гипотония
- Синдром Иценко–КушингаЛунообразное лицо, плетора, жировой горбик, гирсутизм, центральное ожирение, атрофия кожи, багровые стрии, синяки, нарушения углеводного обмена
- Заболевания щитовидной железыСимптомы тиреотоксикоза или гипотиреоза
- Коарктация аортыГоловная боль, холодные конечности, боль в ногах при физических нагрузках, носовые кровотечения
Принципы формулировки диагноза при АГ:
- Необходимо указать стадию гипертонической болезни
- Степень гипертонической болезни обязательно указывается у пациентов с впервые диагностированной АГ
- Наличие контроля от антигипертензивной терапии — контролируемая/неконтролируемая АГ
- Указываются ФР, ПОМ, ССЗ, ХБП и категория сердечно-сосудистого риска
- Целевое уровень АД для данного пациента
Примеры формулировки диагноза:
- ГБ I стадии. Степень АГ 1. Гиперлипидемия. Риск 2 (средний). Целевое АД <130/<80 мм рт. ст.
- ГБ II стадии. Неконтролируемая АГ. Нарушенная гликемия натощак. Гиперлипидемия. ГЛЖ. Риск 3 (высокий) Целевое АД <130/<80 мм рт. ст.
- ГБ II стадии. Неконтролируемая АГ. Гиперлипидемия. Ожирение II степени. Нарушение толерантности к глюкозе. ГЛЖ. Альбуминурия высокой степени. Риск 4 (очень высокий). Целевое АД 130-139/<80 мм рт. ст.
- ИБС. Стенокардия напряжения III ФК. Постинфарктный кардиосклероз (2010г). ГБ III стадии. Неконтролируемая АГ. Риск 4 (очень высокий). Целевое АД <130/<80 мм рт. ст.
- ГБ III стадии. Контролируемая АГ. Ожирение I степени. Сахарный диабет 2-го типа, целевой уровень гликированного гемоглобина ≤7,5%. ХБП С4 стадии, альбуминурия А2. Риск 4 (очень высокий). Целевое АД 130–139/< мм рт. ст.
- Критерии установления диагноза:
- АГ устанавливается в зависимости от метода измерения АД: измерения в ЛПУ, СМАД или ДМАД
-
- Этапы диагностики АГ:
- Выяснение жалоб и сбор анамнеза
- Повторные измерения АД
- Объективное обследование
- Лабораторно-инструментальные методы исследования
- Исключение вторичных (симптоматических) АГ
- Оценка общего сердечно-сосудистого риска
- При выявлении повышения АД в ЛПУ:
- 2 измерения АД на 2-х разных визитах для постановки диагноза АГ
- На каждом визите не менее 2-х измерений с интервалом 1-2 мин
- Дополнительное 3 измерение при разнице более 10 мм рт. ст. при 2-х измерениях
- Уровень АД — среднее из последних 2-х измерений
- Измерения АД вне ЛПУ (СМАД и ДМАД):
- При выявлении гипертонии белого халата
- При маскированной АГ
- При установление диагноза необходимо учитывать признаки вторичной (симптоматической) формы АГ
- Этапы диагностики АГ:
Признаки вторичной (симптоматической) формы АГ
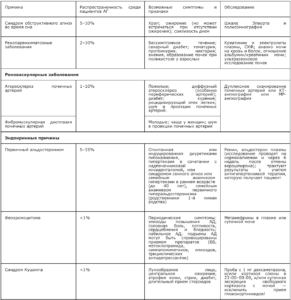
- У 5–10% пациентов с АГ
- АГ 2-й степени у пациентов моложе 40 лет или любое повышение АД у детей
- Внезапное острое развитие АГ у пациентов с ранее документированной стойкой нормотонией
- Резистентная АГ
АГ 3-й степени или гипертонический криз - Признаки значительных изменений в ПОМ
- Клинические/лабораторные признаки, позволяющие подозревать эндокринные причины АГ или ХБП
- Клинические симптомы СОАС
- Симптомы/семейный анамнез феохромоцитомы
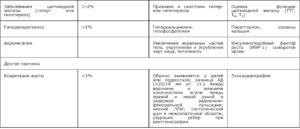
Частые причины вторичных гипертензий
- Правила измерения АД
- Пациент должен находиться в положении сидя в спокойной комфортной обстановке в течение 5 минут до начала измерения АД
- Следует произвести три измерения АД с интервалами в 1–2 минуты, дополнительное измерение необходимо только в том случае, если первые два результата отличаются друг от друга на >10 мм рт. ст. Регистрируется АД, являющееся средним из двух последних измерений
- Дополнительные измерения АД могут потребоваться у пациентов с нестабильными показателями АД вследствие нарушений ритма, например, при наличии ФП, в этих случаях следует использовать ручной аускультативный метод измерения АД, поскольку большинство автоматических устройств не валидированы для измерений АД у пациентов с ФП
- Следует использовать стандартную манжету (12–13 см шириной и 35 см длиной) для большинства пациентов, однако необходимо иметь манжеты большего и меньшего размеров в зависимости от окружности плеча (большая ( >32 см) и небольшая)
- Манжета должна располагаться на уровне сердца, при этом необходимо обеспечить поддержку спины и руки пациента для избегания мышечного напряжения и изометрической физической нагрузки, приводящей к повышению АД
- При использовании аускультативного метода следует использовать фазы I и V (внезапное уменьшение/исчезновение) тонов Короткова для определения САД и ДАД соответственно
- При первом посещении необходимо измерять АД на обеих руках для выявления разницы. В дальнейшем следует измерять АД на той руке, на которой определяются более высокие значения
- Необходимо измерять АД на 1-й и 3-й минуте после перехода в вертикальное положение из положения сидя всем пациентам при первом посещении для исключения ортостатической гипотензии. Во время последующих посещений врача может быть целесообразным измерение АД в положениях лежа и стоя пожилым больным, пациентам с диабетом и пациентам, имеющим другие причины для развития ортостатической гипотензии
- Необходимо зарегистрировать частоту сердечных сокращений и оценить пульс с целью исключения нарушений ритма
- Принципы измерения АД
- Скрининг АГ всем пациентам с 18 лет
-
- Для определения степени и стабильности повышения АД измерения проводят в ЛПУ
- Измерения АД на обеих руках во время первого визита
- При разнице показателей АД на правой и левой руке более 15 мм рт. ст. вероятно атеросклеротическое поражение сосудов
- При выявленной разнице показателей между правой и левой руками в дальнейшем рекомендуется проводить измерения на руке с более высоким АД
- СМАД или ДМАД,рекомендуется в ряде клинических ситуаций

Жалобы и анамнез
- Многие пациенты с повышенным АД могут не иметь никаких жалоб
- Симптомы:
-
- Головные боли
- Одышка
- Боль в груди
- Кровотечение из носа
- Субъективное головокружение
- Отеки
- Расстройство зрения
- Ощущение жара
- Потливость
- Приливы
- Сбор полного медицинского и семейного анамнеза для оценки семейной предрасположенности к АГ и ССЗСбор анамнеза включает сбор сведений о наличии ФР, субклинических симптомов ПОМ, наличии в анамнезе ССЗ, ЦВБ, ХБП и вторичных форм АГ, образе жизни, предшествующем опыте лечения АГ
Физикальное обследование
- Определение:
- Антропометрических данных для выявления избыточной массы тела/ожирения
- Оценка неврологического статуса и когнитивной функции, исследование глазного дна для выявления гипертонической ретинопатии
- Пальпация и аускультация сердца и сонных артерий
- Пальпация и аускультация периферических артерий для выявления патологических шумов
- Сравнение АД между руками хотя бы однократно
- Для установления диагноза АГ лабораторная диагностика не требуется
- Необходима:
- Для исключения вторичных форм АГ
- Выявления ПОМ
- Оценки СС риска, и сопутствующей патологии
- Общий (клинический) анализа крови:
- Гемоглобин/гематокрит
- Лейкоциты
- Тромбоциты
- Глюкозы в венозной крови
- Диагноз СД на основании двух показаний в диабетическом диапазоне:
- Дважды определённый HbA1c
- Или однократно HbA1c + однократно уровень глюкозы крови
- ПГТТ в сомнительных случаях
- Креатинин в сыворотке крови и расчет скорости клубочковой фильтрации (СКФ) в мл/мин/1,73м2 по формуле Chronic Kidney Disease Epidemiology (CKD-EPI) Ссылка :https://www.mdcalc.com/ckd-epi-equations-glomerular-filtration-rate-gfr
- Общий (клинический) анализ мочи с микроскопическим исследованием осадка мочи
- Количественная оценка альбуминурии или отношения альбумин/креатинин (оптимально)
- Суточная экскреция альбумина ≥30 мг/сут — повышенный риск осложнений ХБП
- Альбумин/креатинин (предпочтительно утренний) 30–300 мг/г; 3,4–34 мг/ммоль – маркер повреждения почек
- Холестерин в крови:
- Общий (ОХС)
- Липопротеинов высокой плотности (ХС-ЛВП)
- Липопротеинов низкой плотности (ХС-ЛНП)
- Триглицериды (ТГ)
- Калий и натрий в крови
- Мочевая кислота в крови
- Проведение 12-канальной ЭКГ для выявления ГЛЖ и определения СС риска
- ЭхоКГ
- Дуплексное сканирование брахиоцефальных артерий:
- При АГ с ЦВБ
- При признаках атеросклеротического поражения сосудов других локализаций
- При анамнезе преходящей слабости в конечностях с одной стороны или онемение половины тела
- Мужчинам старше 40 лет
- Женщинам старше 50 лет
- Пациентам с высоким общим сердечно-сосудистым риском
- Определение ЛПИ для уточнения категории риска при значимом атеросклерозе артерий нижних конечностей
- УЗИ почек и дуплексное сканирование артерий почек:
- При нарушением функции почек
- Альбуминурии
- Подозрении на вторичную АГ
- Исследование глазного дна:
- При АГ 2–3 ст
- Всем пациентам с сахарным диабетом и АГ
- КТ или МРТ головного мозга:
- При неврологических симптомах
- При когнитивных нарушениях
- Иные диагностические исследования
- Индивидуальное расширение диагностических исследований
- При когнитивных нарушениях у пожилых оценка когнитивной функции с тестом MMSE
- Мероприятия по изменению образа жизни
- Ограничение употребления соли до <5 г в сутки
- Ограничить употребления алкоголя (менее 14 единиц в неделю для мужчин, менее 8 единиц для женщин) и избегать хронического злоупотребления алкоголем Одной единицей употребления алкоголя следует считать 10 мл или 8 г чистого спирта, что соответствует 125 мл вина или 250 мл пива
- Увеличить употребление
- Овощей
- Свежих фруктов
- Рыбы
- Орехов
- Ненасыщенных жирных кислот (оливковое масло)
- Молочных продуктов низкой жирности
- Уменьшить употребление мяса
- Употребление рыбы не реже двух раз в неделю
- Контролировать массу тела для предупреждения развития ожирения и достижение ИМТ в пределах 20–25 кг/м
- окружности талии <94 см у мужчин
- <80 см у женщин
- Рекомендуются регулярные аэробные физические упражнения не менее 30 минут динамических упражнений умеренной интенсивности 5–7 дней в неделю
- Прекращение курения, психологическая поддержка и выполнение программ по прекращению курения
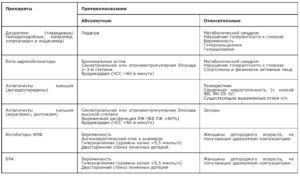
Основные АГТ:
- Ингибиторы АПФ (ИАПФ) и блокаторы рецепторов ангиотензина-II (БРА)— Снижают альбуминурию эффективнее, чем другие АГП, замедляют прогрессирование диабетической и недиабетической ХБП.
— Предотвращают или приводят к обратному развитию ПОМ (ГЛЖ, ремоделирование мелких артерий) на фоне соответствующего снижения АД.
— Снижают риск пароксизмов ФП
Показаны пациентам с перенесенным ИМ, ХСНнФВ.
— ИАПФ ассоциированы с умеренным повышением риска ангионевротического отека
— Противопоказаны при беременности, высокой гиперкалиемии (≥5,5 ммоль/л), двухстороннем стенозе почечных артерий, стенозе почечной артерии единственной почки, у беременных и кормящих женщин и ангионевротическом отеке в анамнезе - Блокаторы кальциевых каналов (АК) — Не оказывают отрицательного действия на углеводный, липидный и пуриновый обмен
— Антиангинальное и органопротективное действие, тормозят агрегацию тромбоцитов
— Обладают большим эффектом в отношении профилактики инсультов
— Менее эффективны в отношении профилактики СНнФВ.
— Противопоказаны при АВ-блокаде 2–3-й степени, ХСН с низкой ФВ ЛЖ.
— Для дигидропиридиновых АК абсолютных противопоказаний - Диуретики (тиазидные — гидрохлортиазид, и тиазидоподобные — хлорталидон и индапамид)— Более эффективно предотвращают СН, чем другие классы препаратов.
— Снижают уровень сывороточного калия и имеют менее благоприятный профиль безопасности, чем блокаторы РААС.
— Могут способствовать повышению инсулинорезистентности и риска развития СД.
— Характеризуются снижением антигипертензивной эффективности при СКФ менее 45 мл/мин, а при СКФ менее 30 мл/мин препараты становятся неэффективными. В этом случае в качестве альтернативы следует использовать петлевые диуретики.
— Противопоказаны при подагре и бессимптомной гиперурикемии - Бета-адреноблокаторы (ББ)— Рекомендованы в качестве антигипертензивной терапии при наличии особых клинических ситуаций: например, стенокардии, перенесенного инфаркта миокарда, сердечной недостаточности
— Абсолютное противопоказание для назначения ББ — синоатриальная, атриовентрикулярная блокада 2–3-й степени, синдром слабости синусового узла и бронхиальная астма
Дополнительные классы АГП: Не рекомендуются для рутинного применения при АГ, но остаются препаратами резерва
- Антагонисты минералокортикоидных рецепторов (спиронолактон, эплеренон)— Показаны при ХСН и резистентной АГ
— Для лечения АГ используются низкие суточные дозы АМКР (25–50 мг)
— Абсолютное противопоказание — назначение нарушение функции почек с СКФ<30 мл/ мин/1,73 м из-за повышения риска гиперкалиемии и ухудшения функции почек - Агонисты имидазолиновых рецепторов (моксонидин)— Если пациенты уже получают Моксонидин и хорошо его переносят, то нет оснований для его отмены.
— Рекомендуется пациентам с метаболическим синдромом или ожирением в комбинации с ИАПФ, БРА, АК и диуретиками при недостаточной эффективности классических комбинаций
— Противопоказан при синдроме слабости синусового узла, синоатриальной, атриовентрикулярной блокаде 2–3-й степени, выраженной брадикардии с ЧСС менее 50 в минуту, ХСН (III–IV ФК) - Альфа-адреноблокаторы— Улучшают углеводный и липидный обмены, повышают чувствительность тканей к инсулину, улучшают почечную гемодинамику
— Вызывают постуральную гипотензию, их с осторожностью применяют у пациентов с диабетической нейропатией и у пациентов старше 65 лет
— Предпочтительным показанием для этого класса препаратов является наличие у пациентов с АГ доброкачественной гиперплазии предстательной железы
Противопоказания к назначению основных АГП
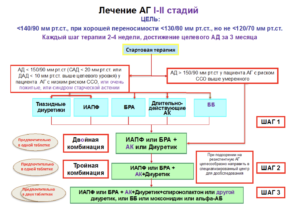
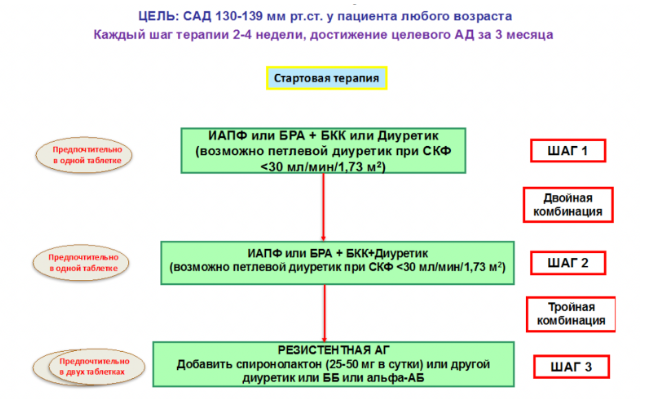
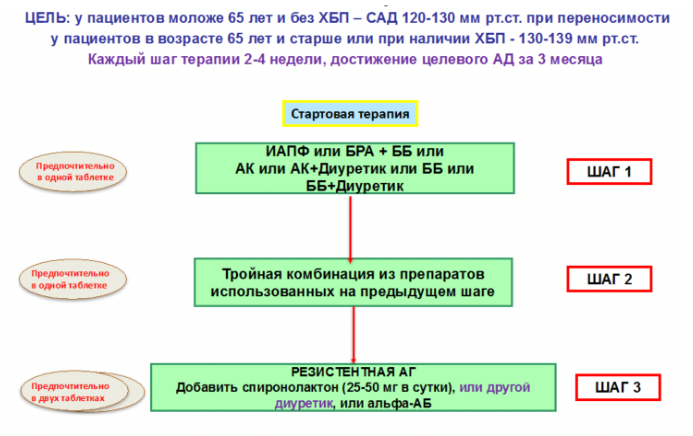
Общие рекомендации по медикаментозному лечению АГ
- Стартовая терапия — комбинация АГП, предпочтительно фиксированная
- Кроме пациентов низкого риска с АД<150/90 мм рт. ст., пациентов ≥80 лет, пациентов с синдромом старческой астении
- Предпочтительные комбинации должны включать блокатор ренинангиотензиновой системы (РААС) (ингибитор АПФ или БРА) и дигидропиридиновый АК или диуретик
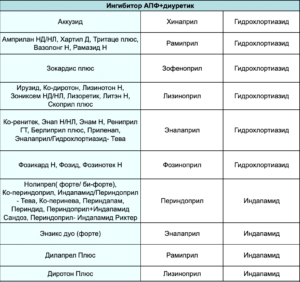
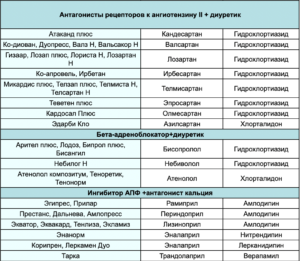
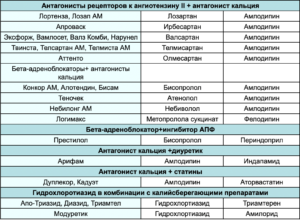
- Рациональные комбинации АГП:
- ИАПФ + диуретик
- БРА + диуретик
- ИАПФ + АК
- БРА + АК
- Дигидропиридиновый АК + ББ
- АК + диуретик, ББ + диуретик
- Врач имеет право назначать любой антигипертензивный препарат, который зарегистрирован для лечения АГ в РФ, как в монотерапии, так и в комбинации
- Запрещенная комбинация — два блокатора РААС
- У 15–20% пациентов контроль АД может быть не достигнут при использовании 3 препаратов. В этом случае используется комбинация из 4 и более АГПОднако в случаях резистентной АГ при добавлении каждого нового препарата необходимо контролировать их эффективность, и неэффективные АГП следует отменять
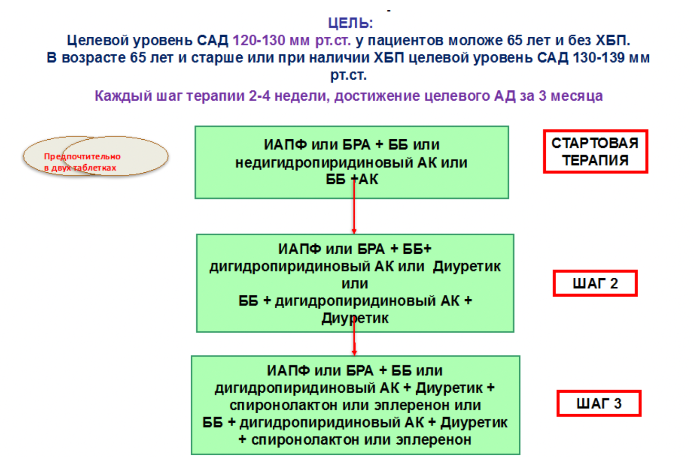
- Показания к АГТ у пациентов с ХБП
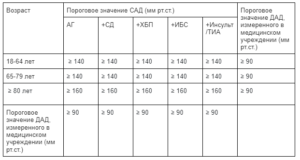
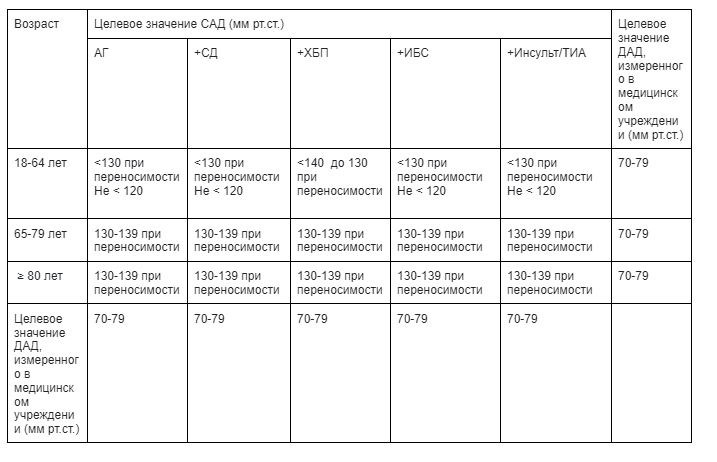
- Целевой уровень АД у пациентов с ХБП
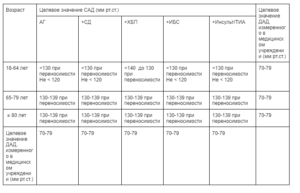
- Общие принципы лечения АГ при ХБП
-
- Комментарии к схеме:
- У пациентов с ХБП, получающих АГТ, особенно ИАПФ или БРА, возможно повышение уровня креатининаЗначительное повышение уровня креатинина на фоне назначения блокаторов РААС требует обследования пациента для исключения реноваскулярного заболевания
- Предпочтителен тиазидный или тиазидоподобный диуретик. У пациентов с отеками — петлевой диуретик
- Помните про риск гиперкалиемии при назначении спиронолактона Особенно при исходной СКФ <45 мл/мин/1,73 м2 и уровне калия 4,5 ммоль/л
- Комментарии к схеме:
- При наличии альбуминурии высокой степени или протеинурии, рекомендуются блокаторы РААС
- Пациентам, находящимся на гемодиализе, можно назначать все АГП
- Петлевые диуретики — препараты выбора среди диуретиков при терминальной ХБП
- Показания к АГТ у пациентов с АГ, гипертрофии ЛЖ, сердечной недостаточности соответствует общим принципам лечения АГ

- Целевой уровень АД у пациентов с АГ, гипертрофии ЛЖ, сердечной недостаточности соответствует общим принципам лечения АГ

- Общие принципы лечения АГ у пациентов сердечной недостаточностью со сниженной ФВ
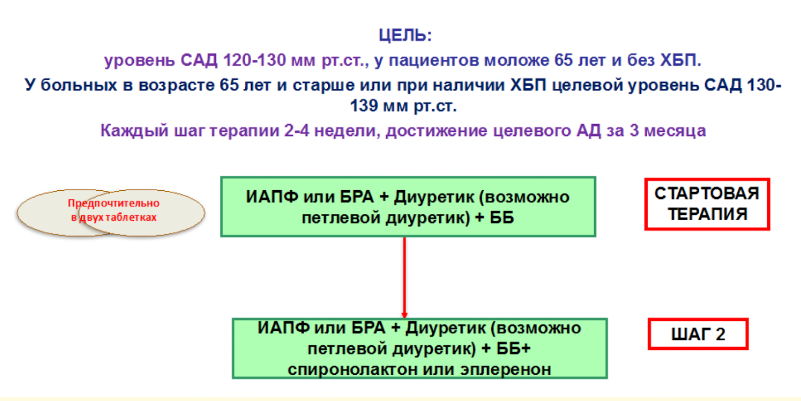
- У пациентов с АГ и СН с сохранной функцией ЛЖ при назначении АГТ возможно использование всех основных ЛП
- При недостаточном контроле АД пациентам с СН и АГ рассмотреть возможность добавления к терапии дигидропиридиновых АК для достижения целевого АД
- Всем пациентам с ГЛЖ рекомендуется назначение блокаторов РААС в комбинации с АК или диуретиком
- Показания к АГТ у пациентов с АГ, ФП и другими аритмиями соответствует общим принципам лечения АГ

- Целевой уровень АД у пациентов с АГ, ФП и другими аритмиями соответствует общим принципам лечения АГ

- Общие принципы лечения АГ с ФП или другими аритмиями
- Индивидуальный выбор доз ББ или недигидропиридиновых АК препаратов должен быть ориентирован на целевые значения ЧСС не выше 110 в минуту в состоянии покоя
- Оральные антикоагулянты должны быть назначены по показаниям в соответствии с оценкой риска по CHA2DS2Vasc при отсутствии противопоказаний
- Показания к АГТ у пациентов с инсультом или ТИА

- Целевой уровень АД у пациентов с инсультом или ТИА

- Пациентам с внутримозговой гематомой и САД < 200 мм рт. ст. не рекомендуется незамедлительное снижение АД для профилактики осложнений
- Пациентам с внутримозговой гематомой при САД ≥220 мм рт. ст. — осторожное снижение АД до уровня <180 мм рт. ст. с помощью в/в терапии
- Пациентам c острым ишемическим инсультом рутинное снижение АД не рекомендуетсяПациентам с острым ишемическим инсультом, которым планируется проведение внутривенной тромболитической терапии, АД рекомендуется осторожно снизить и поддерживать на <180/105 мм рт. ст. в течение как минимум 24 часов после тромболизиса
- АГТ, направленная на снижение риска инсульта и рекомендованная всем пациентам с ЦВБ, включает блокатор РААС в сочетании с АК или тиазидоподобным диуретиком
- У пациентов с АГ и ЦВБ (дисциркуляторная энцефалопатия II–III степени и/или ТИА/инсульт в анамнезе, гемодинамически значимый стеноз магистральных брахиоцефальных артерий) целесообразно применение этапной (ступенчатой) схемы снижения АД т.к. у них может быть плохая индивидуальная переносимость низких уровней АД
- Целевое АД <140/90 мм рт. ст.
- В качестве начальной терапии рекомендуется назначать комбинацию блокатора РААС и АК или диуретика
- Снижение АД у пациентов с двусторонним стенозом сонных артерий следует проводить осторожно, начиная с монотерапии и тщательно отслеживая побочные эффекты
- При наличии показаний рекомендуется рассмотреть возможность назначения ББ
- Показания к АГТ у пациентов с заболеваниями легких соответствуют общим принципам лечения АГ

- Целевой уровень АД у пациентов с заболеваниями легких соответствует общим принципам лечения АГ

- Не рекомендовано назначение ББ, рекомендуется назначение блокаторов РААС и АК
- При недостижении целевого АД или наличии сопутствующих заболеваний рассмотреть добавление/назначение тиазидных или тиазидоподобных диуретиков и высокоселективных ББПациентам с БА и/или ХОБЛ назначение петлевых и тиазидных диуретиков требует осторожности в связи с высокой вероятностью развития гипокалиемии при их совместном применении с β2-агонистами и системными стероидами
- Всем пациентам с АГ рекомендуется избегать существенных колебаний АД (более 10%) в периоперационном периоде
- Можно не откладывать некардиохирургическое вмешательство у пациентов с АГ 1–2-й степени (САД<180 мм рт. ст. и ДАД <110 мм рт. ст.)
- Пациентам с АГ, длительно получающим ББ, рекомендуется продолжить терапию в периоперационном периоде для контроля АД
- Резкая отмена ББ или препаратов центрального действия (например, клонидина) потенциально опасна и не рекомендуется
- Пациентам с АГ перед некардиохирургическим вмешательством для снижения риска интраоперационной гипотензии рекомендуется временная отмена блокаторов РААС
- Резистентная к терапии АГ (т.е. резистентная АГ) устанавливается на основании следующих критериев:
- Соблюдение мероприятий по изменению образа жизни
- Лечение с использованием оптимальных (или максимальных переносимых) доз трех и более лекарственных препаратов, включая ингибитор АПФ или БРА, АК и диуретик не приводит к снижению САД и ДАД до значений <140 мм рт. ст. и/или <90 мм рт. ст. соответственно
- Неадекватность контроля АД подтверждена с помощью СМАД и/или ДМАД
- Подтверждена приверженность пациента к лечению
- Исключены причины вторичной АГ и причины псведорезистентностиПричины псевдорезистентности:
— Низкая приверженность к назначенной терапии
феномен «белого халата» (при котором АД, измеренное в медицинском учреждении, повышено, но по данным СМАД или ДМАД уровень АД контролируется)
— Нарушение правил измерения АД в медицинском учреждении
— Выраженный кальциноз плечевой артерии, особенно у пожилых пациентов
— Клиническая инертность, приводящая к назначению нерациональных комбинаций и неадекватных доз АГП
— Ожирение, употребление алкоголя, поваренной соли, анаболических стероидов, применение вазопрессоров, СОАС
- Лечение резистентной АГ
- Всем пациентам с резистентной АГ рекомендовано усиление мероприятий по изменению образа жизни
- Добавление к проводимой терапии спиронолактона в дозах 25-50 мг/сут для достижения целевого уровня АДПрименение спиронолактона, эплеренона противопоказано пациентам с СКФ ≤ 30 мл/ мин и концентрацией калия в плазме ≥ 5 ммоль/л из-за риска гиперкалиемии
- При непереносимости спиронолактона рекомендовано добавление других диуретиков, включающих эплеренон, более высокие дозы тиазидных/тиазидоподобных диуретиков, или петлевые диуретики, или добавление бисопролола или доксазозинаПетлевые диуретики следует использовать вместо тиазидных/тиазидоподобных при СКФ <30 мл/ мин
- Диагностируется при выявлении повышенного АД, измеренного в ЛПУ и нормальных показателей АД, измеренного вне медицинского учреждения
- Ассоциируется с более высокой распространенностью метаболических факторов риска и ПОМ
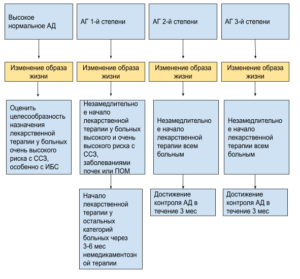
- Рекомендуется назначение АГТ при наличии признаков ПОМ или высоком/очень высоком СС риске
- «Маскированная» гипертензия (МГ) (скрытая гипертензия) диагностируется у пациентов с нормальными показателями АД, измеренного в медицинском учреждении, но с повышенными значениями АД, измеренного вне медицинского учреждения
- Рекомендуются мероприятия по изменению образа жизни и мониторирование показателей АД
- Рекомендуется назначени АГТ на основании АД, измеренного вне медицинского учреждения
- Более высокая частота повышения ДАД и изолированная диастолическая АГ
- Высока вероятность обнаружения вторичной гипертензии
- Молодым пациентам с АГ 1 степени при отсутствии ФР, ПОМ и ССЗ — назначение АГТ наравне с изменением образа жизни
- Всем остальным пациентам рекомендовано назначение АГТ
- Целевой уровень АД составляет 120-130/70-79 мм рт. ст.
- Рекомендуется проводить скрининг синдрома старческой астении с использованием опросника «Возраст не помеха»

- Рекомендуется назначение АГТ с использованием любого из основных классов АГП в соответствии с общим алгоритмом
- У пациентов очень пожилого возраста (>80 лет) начинать лечение с монотерапии с малых доз и следует избегать назначения петлевых диуретиков и альфа-адреноблокаторов
- Целевое АД составляет 130-139/70-79 мм рт. ст. при переносимости
- Необходим тщательный мониторинг
- Функции почек
- На предмет возможного развития ортостатической гипотензии
- Не рекомендуется отмена АГТ на основании возраста, при условии, что лечение хорошо переносится
- Изолированная систолическая АГ (ИСАГ) — это повышение САД ≥140 мм рт. ст. при ДАД <90 мм рт. ст.
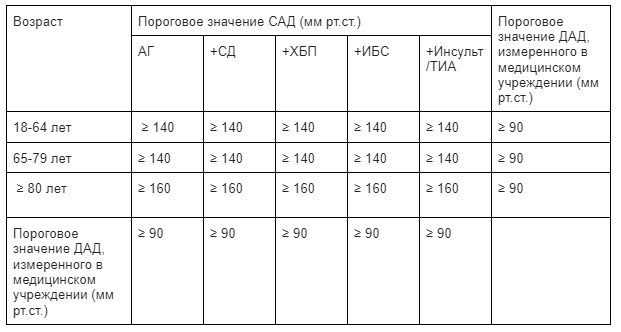
- Пороговым значением САД для начала АГТ является ≥140 мм рт. ст.
- Лечение проводится согласно алгоритму антигипертензивной терапии, ориентироваться необходимо на уровень САД
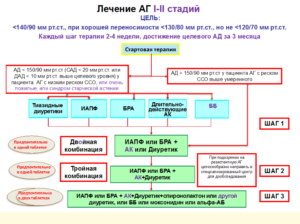
- У молодых людей с ИСАГ 1 степени необходима модификация образа жизни и длительное наблюдение, необходимость назначения АГТ не доказана
- Необходимо отличать от ложной ИСАГ Встречается у молодых здоровых людей, нормальные показатели центрального САД
- Выделяют следующие клинические варианты АГ при беременности:
- АГ, развившаяся до беременности (хроническая АГ — ХАГ) АГ, определяемая до беременности или проявившаяся до 20 нед. беременности и персистирующая более 6 недель после родов. АГ, диагностированная после 20-й недели гестации и не исчезнувшая в течение 6 недель после родов, также классифицируется как существовавшая ранее АГ, но уже ретроспективно
- Гестационная артериальная гипертензия (ГАГ) Состояние, индуцированное беременностью и проявляющееся повышением АД ≥140/90 мм рт. ст. впервые после 20 нед., со спонтанной нормализацией АД в течение 6 нед. после родов АД
- Преэклампсия (ПЭ) Гестационная АГ с протеинурией >300 мг/сут или альбумин/ креатинин в разовой порции мочи >30 мг/ммоль, в ряде случаев с проявлениями полиорганной недостаточности
- ХАГ, осложненная преэклампсией
- Беременным женщинам, имеющим ФР, ПОМ, СД или поражение почек, рекомендуется проведение СМАД для подтверждения АГ
- Начало терапии:
- Женщинам с гестационной АГ, преэклампсией или хронической АГ, сопровождающейся субклиническим ПОМ, рекомендуется начинать лекарственную терапию при САД ≥140 мм рт. ст. или ДАД ≥90 мм рт. ст.
- Без наличия признаков ПОМ, преэклампсии и АКС с целью снижения СС риска начало лекарственной терапии рекомендуется при САД ≥150 мм рт. ст. или ДАД ≥95 мм рт. ст.
- Целевой уровень АД для беременных <140/90 мм рт. ст., но не допускать развития эпизодов гипотонии
- Лечение гипертонического криза:
- Повышение САД ≥ 170 и ДАД ≥ 110 мм рт. ст. рекомендуется срочно госпитализировать и расценивать данное состояние как гипертонический криз
- Контролируемое снижение САД до <160 И ДАД до <105 мм рт. ст.
- Для пероральной терапии следует использовать метилдопу или нифедипин замедленного высвобождения
- Диуретики не показаны
- Для лечения преэклампсии с отеком легких препаратом выбора является нитроглицерин
- Длительность его применения не более 4 часов
- Для предотвращения эклампсии и лечения судорог рекомендовано в/в введение сульфата магния
- Беременным женщинам с АГ в качестве АГТ рекомендуется назначение лекарственных препаратов с замедленным высвобождением лекарственного вещества:
- Метилдопа
- Нифедипин
- Резервными препаратами для плановой АГТ у беременных женщин с АГ являются верапамил и бисопролол
- АГТ должна быть продолжена в течение 12 недель после родовПосле родов могут применяться любые группы АГТ, метилдопа не рекомендован т.к. повышает риск послеродовой депрессии
- Женщинам с АГ в репродуктивном возрасте с риском наступления незапланированной беременности не рекомендуется назначение блокаторов РААС
- Препараты для оральной контрацепции и заместительной гормональной терапии и артериальная гипертензия
- Не рекомендуется применять оральные контрацептивы (ОК) женщинам с неконтролируемой АГ
- При применении комбинированных пероральных контрацептивов необходим тщательный контроль АД
- Заместительная гормональная терапия не противопоказана женщинам с АГ при условии контроля АД с помощью АГП
- Не рекомендуется назначение гормональной заместительной терапии и селективных модуляторов рецепторов к эстрогенам с целью первичной или вторичной профилактики ССЗ
- Всем пациентам с АГ и наличием эректильной дисфункции (ЭД) для коррекции эндотелиальной дисфункции рекомендовано назначение ингибиторов фосфодиэстеразы-5 Даже тем из них, которые получают несколько АГП (за исключением альфа-адреноблокаторов и нитратов в связи с опасностью ортостатической гипотонии)
- Современные препараты (БРА, ИАПФ, АК и вазодилатирующие ББ) не влияют на эректильную функцию
- Адекватный контроль АГ способствует ее улучшению
- Ингибиторы фактора роста эндотелия сосудов (бевацизумаб, сорафениб, сунитиниб и пазопаниб) и ингибиторы протеасом (карфизомиб) могут повышать АД
- Рекомендовано контролировать офисное АД еженедельно в течение первого цикла терапии вышеуказанными препаратами и каждые 2–3 нед. в дальнейшем
- В случае развития АГ (≥140/90 мм рт. ст.) или повышения ДАД на ≥20 мм рт. ст. рекомендовано начать или оптимизировать антигипертензивную терапию
- Предпочтительными являются блокаторы РААС и дигидропиридиновые АК
- Следует рассмотреть возможность прерывания терапии против ЗНО в случаях чрезмерно высоких показателей АД, несмотря на многокомпонентную терапию, при наличии симптомов, обусловленных АГ, или при развитии ССС, требующего немедленного снижения АД
- Пациентам с АГ и очень высоким или экстремальным СС риском рекомендовано назначение статинов для достижения целевого ХС-ЛНП ≤1,4 ммоль/л или его снижение на ≥50% от исходного
- Пациентам с АГ и высоким СС риском рекомендовано назначение статинов для достижения целевого ХС-ЛНП ≤1,8 ммоль/л или его снижение на ≥50% от исходного
- У пациентов с низким риском можно рассмотреть назначение статинов для достижения целевого ХС-ЛНП ≤3,0 ммоль/л
- У пациентов с умеренным риском можно рассмотреть назначение статинов для достижения целевого ХС-ЛНП ≤2,6 ммоль/л
- Пациентам с АГ с целью вторичной профилактики СС событий рекомендуется назначение ацетилсалициловой кислоты в низких дозах
- Гипертонический криз (ГК) — состояние, при котором значительное повышение АД (до 3 степени) ассоциируется с острым поражением органов-мишеней, нередко жизнеугрожающим, требующее немедленных квалифицированных действий, направленных на снижение АД, обычно с помощью внутривенной терапии
- Типичные проявления гипертонических кризов:
- Пациенты со злокачественной АГ
- Изменения на глазном дне кровоизлияния, отек соска зрительного нерва
- Микроангиопатия
- Диссеминированное внутрисосудистое свертывание
- Энцефалопатия (примерно в 15% случаев)
- ОСН
- Острое ухудшение функции почек
- Пациенты с тяжелой АГ, ассоциированной с другими клиническими состояниями, требующими неотложного снижения АД
- Расслоение аорты
- Острая ишемия миокарда
- ОСН
- Пациенты с внезапным повышением АД на фоне феохромоцитомы, ассоциированным с ПОМ
- Беременные с тяжелой АГ или преэклампсией
- Пациенты со злокачественной АГ
Ранее использовавшийся термин «неосложненный гипертонический криз» не рекомендован к использованию
- Госпитализация:
- Лечение в отделении неотложной кардиологии или ПИТ
- При инсульте целесообразна госпитализация в палату интенсивной терапии неврологического отделения или нейрореанимацию сосудистого центра
- При поступлении в стационар:
- Осмотр врачом-терапевтом или врачом-кардиологом не позднее 10 минут
- ЭКГ не позднее 15 минут
- Внутривенная АГТ не позднее 15 минут
- Рутинное обследование при всех возможных вариантах криза:
- Фундоскопия
- ЭКГ
- ОАК
- Фибриноген
- Креатинин
- рСКФ
- Электролиты
- ЛДГ
- Гаптоглобин
- Оценку альбуминурии и микроскопию осадка мочи
- Тест на беременность у женщин детородного возраста
- Специфическое обследование по показаниям:
- Тропонин
- МВ-КФК
- НУП
- Рентгенографию органов грудной клетки
- ЭХО-КГ
- КТ-ангиографию аорты и ее ветвей
- КТ или МРТ головного мозга
- УЗИ почек
- Исследование мочи на наркотики (метамфетамины, кокаин)
- Оптимальны в/в назначение препарата с коротким периодом полувыведения
- Быстрое неконтролируемое снижение АД не рекомендовано, так как может привести к осложнениям
- При злокачественной АГ возможно осторожное пероральное назначение иАПФ, БРА или ББ, начиная с очень низких доз
- При наличии инсульта в остром периоде вопрос о необходимости снижения АД и его оптимальной величине решается совместно с неврологом
- Препараты для лечения ГК:
- Вазодилататоры:
- НитроглицеринПредпочтителен при ОКС и острой левожелудочковой недостаточности
- Нитропруссид натрияПрепарат выбора при острой гипертонической энцефалопатии
- ИАПФ: ЭналаприлатПредпочтителен при острой левожелудочковой недостаточности
- ББМетопролол предпочтителен при расслаивающей аневризме аорты и ОКС
- Диуретики Фуросемид при острой левожелудочковой недостаточности
- Альфа-адреноблокаторы — Урапидил
- Нейролептики — Дроперидол
- Вазодилататоры:
- В большинстве случаев — обеспечить быстрое, но не более чем на 25% от исходных значений, снижение АД за первые 2 часа от момента поступления в стационар
- Сроки и степень снижения АД
- При злокачественной АГ с/без почечной недостаточности — снижение среднего давления на 20–25% от исходного в течение нескольких часов
- При гипертонической энцефалопатии — немедленное снижение среднего АД на 20–25% от исходного
- При ОКС — немедленное снижение САД ниже 140 мм рт. ст.
- При кардиогенном отеке легких — немедленное снижение САД ниже 140 мм рт. ст.
- При расслоении аорты — немедленное снижение САД ниже 120 мм рт. ст. и ЧСС ниже 60 уд/мин.
- При эклампсии и тяжелой преэклампсии или HELLP-синдромом рекомендовано немедленное снижение САД ниже 160 мм рт. ст. и ДАД ниже 105 мм рт. ст.
- Рекомендации при выписке из стационара:
- Выписка при достижении безопасного стабильного уровня АД
- Амбулаторное наблюдение раз в месяц до достижения целевого АД. Далее длительное регулярное наблюдение специалистом
- Для всех пациентов с АГ необходимы индивидуальные рекомендации по:
- Достижению целевого АД
- Самоконтролю АД
- Повышению приверженности к лечению
- Питанию
- Физической активности
- Контролю веса
- Всем пациентам с АГ рекомендованы
- 2 часа 30 мин в неделю аэробной физической активности умеренной интенсивностиУмеренная физическая нагрузка — это такая нагрузка, которую можно выдержать в течение 1 часа
- Или 1 час 15 мин в неделю аэробной физической активности высокой интенсивностиИнтенсивная физическая нагрузка та, при которой через 30 минут появляется усталость
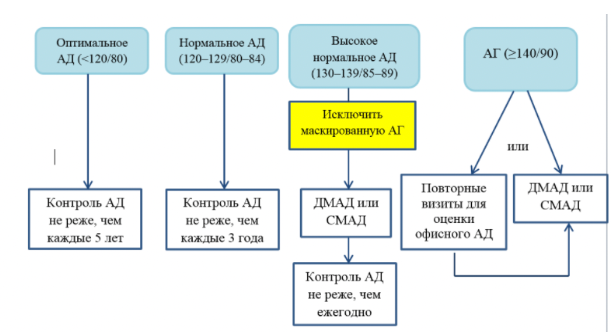
- При стабильном течении АГ достаточно ДМАД
- Всем пациентам с АГ и высоким нормальным давлением рекомендуется:
- Изменение образа жизни
- Оценка факторов риска и ПОМ не реже, чем 1 раз в год
- Всем пациентам с АГ, которым была назначена АГТ рекомендуется:
- Плановые визиты к врачу для оценки переносимости, эффективности и безопасности лечения
- Визиты проводятся каждые 3–4 недели до достижения целевого уровня АД
- Целевое АД должно быть достигнуто в течение 3 месяцев
- Плановые визиты к врачу для оценки переносимости, эффективности и безопасности лечения
- При недостаточной эффективности АГТ рекомендуется производить замену ранее назначенного препарата или присоединять другой
- При отсутствии эффективного снижения АД на фоне 2-компонентной терапии — присоединение третьего препарата (одним из трех препаратов должен быть диуретик)
- Визит к врачу:
- Каждые 3 месяца:
- Пациентам с высоким и очень высоким сердечно-сосудистым риском
- Пациентам, получающим только немедикаментозное лечение
- При низкой приверженности к лечению после достижения целевого АД
- Каждые 4-6 месяцев:
- Пациентам со средним и низким сердечно-сосудистом риске при регулярном измерении АД дома
- Каждые 3 месяца:
- Для повышения приверженности к АГТ рекомендуется:
- ДМАД
- Ведение дневников с указанием доз принимаемых препаратов и уровня АД
- Телемониторинг системной гемодинамики с телеметрической передачей результатов измерения АД в ЛПУ для оперативной обработки информации и принятия решения
- Показания для плановой госпитализации:
- Неясность диагноза и необходимость в специальных методах исследования
- Трудности в подборе медикаментозной терапии при сочетанной патологии и частых гипертонических кризах
- Рефрактерная АГ
- Показания для экстренной госпитализации:
- ГК, не купирующийся на догоспитальном этапе
- ГК при феохромоцитоме
- ГК с выраженными явлениями гипертонической энцефалопатии
- Осложнения АГ, требующие интенсивной терапии Инсульт, ОКС, субарахноидальное кровоизлияние, острые нарушения зрения, отек легких, расслоение аорты, почечная недостаточность, эклампсия
- Показания к выписке пациента из стационара:
- Уточнение и установление диагноза АГ или ГБ (когда поводом для госпитализации было уточнение диагноза)
- Подобранная медикаментозная терапия при сочетанной патологии и/или частых гипертонических кризах с достижением целевого АДИли снижение АД на 25–30% от исходных значений на момент выписки из стационара
- Купированный гипертонический криз, отсутствие осложнений, требующих интенсивной терапии, стабилизация уровня АД
Иные организационные технологии:
- При анализе работы медицинской организации с пациентами с АГ целесообразно анализировать:
- Процент пациентов, достигших целевого АД менее 140/90 мм рт. ст. и 130/80 мм рт. ст. через 3, 6 и 12 месяцев наблюдения
- Процент пациентов, получающих комбинированную антигипертензивную терапию
Немедикаментозные методы лечения:
- Суточная калорийность пищи от 1500 до 2000 ккал. Потребление белка — 1 г/кг массы тела в сутки, углеводов — до 50г/сут, жиров — до 80 г/сут. Желательно вести дневник питания. Избегать жирных, сладких блюд, отдавать предпочтение овощам, фруктам, злаковым и хлебу грубого помола
- Потребление соли ограничить до 5 г/сут
- Бросить/ограничить курение и потребление алкоголя
- Регулярные физические тренировки не менее 4 раз в неделю по 30–45 минут Предпочтительные нагрузки: пешие прогулки, теннис, езда на велосипеде, ходьба на лыжах, работа в саду, плавание. При физической нагрузке число сердечных сокращений должно увеличиваться не более чем на 20–30 в 1 мин.
Целевые значения:
- ЛПВП >1,2 ммоль/л (у женщин), >1,0 ммоль/л (у мужчин),
- Триглицеридов < 1,7 ммоль/л
- Уровень глюкозы в плазме натощак не выше 6,1 ммоль/л;
- Уровень мочевой кислоты <420 мкмоль/л (у мужчин), < 360 мкмоль/л (у женщин).
- ИМТ < 25 кг/м2
- Целевое значение АД менее мм.рт.ст
Диспансерное наблюдение терапевтом- осмотр не менее 2 раз в год:
- Вес (ИМТ), окружность талии, статус курения
- Артериальное давление, частота сердечных сокращений
- Скорость клубочковой фильтрации не реже 1 раза в год
- Глюкоза в плазме натощак 1 раз в год
- Калий, натрий сыворотки крови 1 раз в 2 года
- Холестерин-ЛПНП не реже 1 раза в год
- Альбуминурия в разовой порции мочи не реже 1 раза в год
- ЭКГ не реже 1 раза в год
- ЭхоКГ не реже 1 раза в год
- Осмотр врача-кардиолога по медицинским показаниям
- Осмотр врача-офтальмолога 1 раз в год
- Дуплексное сканирование сонных артерий у мужчин старше 40 лет, женщин старше 50 лет при ИМТ>30 кг/м2 и более и общем холестерине >5 ммоль/л и более 1 раз в 2 года
Контроль АД:
- Ежедневное измерение АД утром и вечером, ведение дневника АД
- При повышении АД: табл. Каптоприл 25 мг под язык или табл. Моксонидин 0,2/0,4 мг однократно, измерить АД через 1 час
- Клинические рекомендации “Артериальная гипертензия у взрослых”, 2020
- Приказ Минздрава РФ от 15.03.2022 N 168Н “ОБ УТВЕРЖДЕНИИ ПОРЯДКА ПРОВЕДЕНИЯ ДИСПАНСЕРНОГО НАБЛЮДЕНИЯ ЗА ВЗРОСЛЫМИ”
- Клиническая рекомендация- Артериальная гипертензия у взрослых, 2020 год